Pontage fémoro-poplité
La nécessité d’un pontage fémoro-poplité a été mise en évidence suite à des examens qui ont révélé un important rétrécissement de votre artère fémorale. Afin de prendre une décision éclairée, il est essentiel d’être informé des risques et des suites normalement prévisibles de cette intervention chirurgicale. Vous aurez l’occasion de rencontrer le chirurgien et l’anesthésiste lors d’une consultation préopératoire au cours de laquelle ils vous expliqueront en détail le déroulement de l’opération.
Vous trouverez ici des informations importantes sur le pontage fémoro-poplité et les étapes clés de la procédure. Nous aborderons également les mesures pré et post-opératoires pour faciliter votre rétablissement. Notre objectif est de vous offrir une vision complète de l’intervention, de ses avantages et de ses éventuelles complications, de manière à ce que vous soyez bien préparé(e) pour cette étape cruciale de votre parcours médical.
Grâce à cette préparation adéquate, vous pourrez aborder l’intervention avec une meilleure compréhension de ce qui vous attend et avec la confiance nécessaire pour faire face à cette étape importante de votre prise en charge. N’hésitez pas à poser toutes vos questions lors des consultations préopératoires afin de dissiper vos éventuelles inquiétudes.
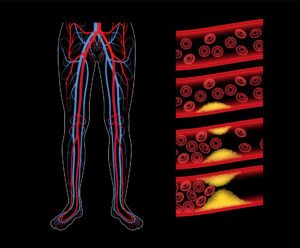
Comment se traduit une atteinte de l’artère fémorale superficielle ?
La sténose de l’artère fémorale superficielle peut être asymptomatique et être découverte lors d’un examen médical réalisé par votre médecin généraliste ou un médecin spécialiste (angiologue, cardiologue). Cependant, lorsque des symptômes se manifestent, ils sont généralement liés au degré de rétrécissement de l’artère et peuvent être classés en deux stades de gravité croissante :
- Les douleurs d’effort : il s’agit de douleurs à type de crampe ou de sensation de fatigue dans certains groupes musculaires tels que le mollet ou les pieds. Ces douleurs sont déclenchées par l’exercice physique, comme la marche, et disparaissent au repos. Elles peuvent également se manifester sous forme de sensation de serrement, de torsion, de brûlures ou d’engourdissement du membre. La distance parcourue avant l’apparition de la douleur (périmètre de marche) peut varier de moins de 50 mètres à plus de 500 mètres, ce qui permet d’évaluer la sévérité de la maladie et de la surveiller.
- Les douleurs de repos : ces douleurs nocturnes intenses, souvent intolérables, se situent au niveau des extrémités (orteils, pieds) qui sont froides. Pour soulager ces douleurs, le patient est parfois contraint de se lever ou de laisser pendre sa jambe hors du lit, et elles cèdent alors très progressivement. Ces douleurs indiquent un stade plus avancé de la maladie et nécessitent une attention médicale urgente pour éviter l’apparition d’ulcères ou de gangrène.
Il est important de consulter rapidement un médecin en cas de douleurs d’effort ou de douleurs de repos, afin de bénéficier d’une évaluation appropriée de l’état de l’artère fémorale et de recevoir un traitement adéquat pour améliorer la circulation sanguine et prévenir les complications potentielles liées à cette atteinte.
Existe-t-il une alternative au traitement chirurgical ?
Dans tous les cas, avant d’envisager une intervention chirurgicale, il est impératif de débuter un traitement médical qui doit être systématiquement poursuivi, soit isolément, soit en association avec l’intervention chirurgicale. Il comprend :
– La lutte contre les facteurs de risque vasculaire par des mesures hygiéno-diététiques (marche régulière, arrêt du tabac, régime alimentaire)
– Les médicaments : les anti-agréants plaquettaires (Kardegic/Aspirine) ont prouvé leur efficacité surtout en terme de prévention de la survenu d’accidents cardio-vasculaires secondaires (réduction du risque de 25%).
Ces mesures permettent d’espérer la stabilisation des lésions. Le traitement chirurgical n’est proposé qu’en cas de gêne fonctionnelle marquée ou au stade de douleurs de repos ou de plaies.
Quelles sont les modalités de l’intervention chirurgicale ?
L’intervention chirurgicale pour traiter la sténose de l’artère fémorale superficielle sont réalisées au bloc opératoire, sous anesthésie générale ou loco-régionale. Avant l’intervention, l’anesthésiste vous informera en détail des modalités, avantages et risques de la technique d’anesthésie choisie. L’intervention de base est le pontage fémoro-poplité, qui peut être veineux ou prothétique. Son objectif est de court-circuiter le segment d’artère pathologique en utilisant soit un tube prothétique synthétique (Dacron, Goretex), soit une veine superficielle (veine saphène). Pour cela, au moins deux incisions sont nécessaires : la première, au niveau de l’aine, permet de raccorder la prothèse ou la veine à l’artère fémorale, et la deuxième, au-dessus ou en dessous du genou, est utilisée pour réaliser une anastomose avec l’artère poplitée. Dans le cas des pontages veineux, plusieurs incisions supplémentaires sur la cuisse sont nécessaires pour prélever la veine.
La durée d’hospitalisation après l’intervention peut varier de 5 à 10 jours, selon l’étendue de l’intervention et la récupération du patient. Les soins postopératoires se limitent généralement aux changements de pansements et aux injections sous-cutanées d’anticoagulants pour prévenir la formation de caillots sanguins. Après la sortie de l’hôpital, un suivi régulier avec votre équipe médicale est essentiel pour surveiller la guérison de l’incision et vérifier l’efficacité du pontage fémoro-poplité dans le rétablissement d’une circulation sanguine adéquate dans la jambe. Une rééducation adaptée peut également être recommandée pour faciliter votre récupération et améliorer votre mobilité. Il est important de suivre toutes les recommandations de votre équipe médicale pour optimiser les résultats de l’intervention et minimiser les risques de complications postopératoires.
Quels sont les accidents et complications possibles au cours de cette intervention ?
Malgré toute l’attention portée, il est possible, bien que rarement, que des incidents ou complications surviennent au cours de l’intervention. Cependant, la plupart sont immédiatement identifiés et traités. Les accidents et complications potentiels peuvent inclure :
-
Hémorragie causée par une lésion artérielle ou veineuse. Dans de tels cas, une transfusion sanguine peut être nécessaire pour compenser la perte de sang.
-
Lésions nerveuses : dans la plupart des cas, il s’agit de contusions nerveuses entraînant des troubles temporaires. Les nerfs sensitifs fémoraux peuvent être touchés, entraînant une zone d’insensibilité ou des douleurs semblables à des décharges électriques dans la face antérieure ou interne de la cuisse. Bien que ces douleurs régressent généralement rapidement, les troubles sensitifs peuvent persister pendant plusieurs mois.
-
Accident lié à l’anesthésie, bien que cela reste exceptionnel. L’anesthésiste vous fournira des informations spécifiques concernant cette procédure.
Il est essentiel de noter que ces incidents et complications sont rares et que votre équipe médicale déploiera tous les efforts nécessaires pour minimiser ces risques. Avant l’intervention, votre chirurgien et votre anesthésiste vous expliqueront en détail les risques potentiels et répondront à toutes vos questions pour que vous puissiez prendre une décision éclairée concernant l’intervention. En cas de survenue de l’un de ces incidents ou de toute autre complication, l’équipe médicale réagira rapidement pour vous fournir les soins nécessaires et assurer votre bien-être pendant votre séjour à l’hôpital et votre période de récupération.
Quelles complications peuvent survenir après l’intervention ?
Après l’intervention, des complications spécifiques peuvent survenir pendant la période postopératoire immédiate, comprenant :
-
L’hématome : il peut se former en raison de l’utilisation d’anticoagulants et de poussées d’hypertension artérielle. L’hématome se manifeste par un gonflement douloureux et, s’il est important, peut nécessiter une réintervention.
-
Les complications lymphatiques : ces problèmes sont observés au niveau du pli de l’aine. Il peut y avoir un épanchement de lymphe (lymphorrée) ou une tuméfaction (lymphocèle). Si l’écoulement lymphatique ne se résorbe pas spontanément, une réintervention peut être envisagée pour ligaturer les vaisseaux lymphatiques.
-
Phlébite et embolie pulmonaire : ces complications sont exceptionnelles mais font l’objet d’une prévention systématique pendant l’hospitalisation grâce à des anticoagulants et à la marche lorsque cela est autorisé.
-
L’infection : cette complication est plus fréquente lorsque le pontage est réalisé pour traiter une plaie ou un début de gangrène. Elle peut être superficielle ou profonde. En cas de pontage prothétique, l’infection est redoutable et nécessite alors une réintervention si possible avec ablation de la prothèse.
-
La thrombose (pontage « bouché ») : elle peut survenir immédiatement après l’intervention ou au cours de l’hospitalisation. La thrombose est souvent due à un problème technique, comme une veine de mauvaise qualité ou une artère receveuse trop abîmée, et nécessite une réintervention immédiate. Lorsqu’un nouveau pontage n’est pas réalisable techniquement, l’évolution de l’artérite peut être défavorable, avec l’apparition de douleurs insupportables et de gangrène, pouvant éventuellement mener à une amputation.
À distance de l’intervention, les résultats sont généralement satisfaisants avec une perméabilité moyenne de 70% à 5 ans, mais cela nécessite une surveillance régulière pour détecter toute dégradation progressive des zones de « raccordement » entre le pontage et les artères. Le suivi médical est donc essentiel pour assurer une bonne évolution après l’intervention.